عدوى المستشفيات: منع حدوث الأوبئة المتوطنة الشائعة (الجزء السادس)
Nosocomial infections: Prevention of common endemic (Part Six)
هناك عدة إجراءات تساعد في الوقاية من التهابات عدوى المستشفيات المتوطنة الشائعة (Prevention of common endemic nosocomial infections) والتي تحدث بكقرة وهي أربعة أنواع الأكثر شيوعاً في عدوى المستشفيات وهي كالتالي:
- التهابات المسالك البولية (Urinary tract infections)
- التهابات الجروح الجراحية (Surgical wound infections)
- التهاب رئوي (Pneumonia)
- عدوى في مجرى الدم (Bloodstream infection)
يرتبط كل من هذه الألتهابات في تلك الأماكن بإجرا طبي عنيف (Invasive Procedure) أو إدخال جهاز طبي بطريقة عنيفة لجسم المريض لهذا يجب وضع سياسات وممارسات محددة في المستشفيات والمرافق الصحية لتقليل من هذه العدوى في تلك الأماكن.
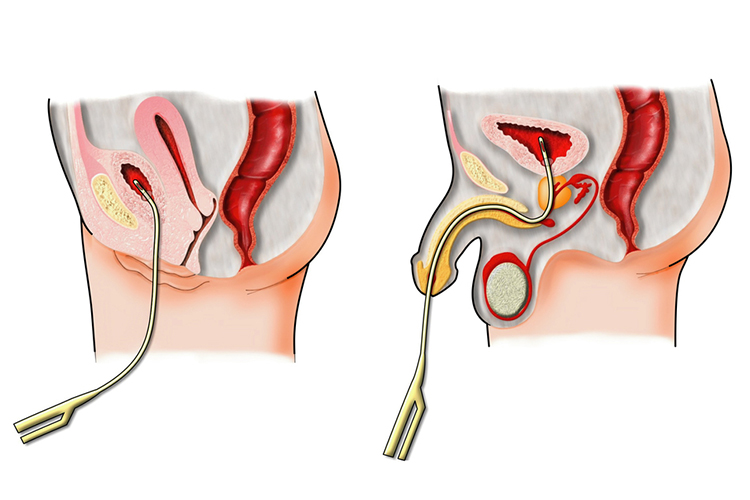
1- الوقاية من عدوى المسالك البولية في المستشفيات (Prevention of nosocomial infection of Urinary tract)
- تجنب قسطرة مجرى البول ما لم يكن هناك داعٍ لذلك.
- تحديد مدة التصريف إذا كانت القسطرة البولية ضرورية.
- الحفاظ على ممارسة التعقيم المناسبة أثناء إدخال القسطرة البولية وغيرها من إجراءات المسالك البولية الغازية (مثل تنظير المثانة وتصوير المثانة).
- غسل اليدين أو فركهم بالكحول قبل الإدخال وبعد النزع القسطرة البولية أو نزع كيس الصرف.
- أرتدى قفازات معقمة في حالة الإدخال
- تنظيف منطقة العجان (Perineal) بمحلول مطهر قبل الإدخال القسطرة البولية
الممارسات الأخرى الموصى بها ، ولكن لم يثبت أنها تقلل العدوى:
- الحفاظ على حالة سوائل جسم المريض جيدا (Patient Hydration).
- الحفاظ على تصريف المثانة من خلال الأنابيب سالكه دون عائق إلى كيس التجميع ، مع وضع الكيس دائما أسفل مستوى المثانة.
- يجب تدريب الموظفين تدريب جيد على إدخال القسطرة في مثانة المريض بطريقة صحيحة والعناية بها.
- بشكل عام ، يجب استخدام أنواع القسطرة ذات القطر الأصغر. نوعية المادة المصنوع منها القسطرة (لاتكس ، سيليكون) لا تؤثر على معدلات زيادة الإصابة.
2- الوقاية من التهابات الجروح الجراحية، التهابات مكان العمليات الجراحة (Prevention of Surgical wound infections)
- ممارسة التقنيات الجراحية المثلى.
- الأحتفاظ ببيئة غرفة عمليات نظيفة.
- تقييد دخول الموظفين إلى غرفة العمليات.
- ملابس الطاقم الطبي المناسبة.
- وجود معدات معقمة.
- التحضير الكافي للمريض قبل العملية الجراحية.
- الاستخدام المناسب للوقاية بمضادات الحيوية للميكروبات للمريض قبل أدخاله العملية الجراحية.
- يجب إدراج برنامج مراقبة الجروح الجراحية (Surgical wound surveillance programme) في المستشفيات.
- إن معدلات عدوى الجروح الجراحية تنخفض من خلال المراقبة المعيارية للعدوى (Surgical wound surveillance programme) مع الإبلاغ عن المعدلات لكل جراح وفريق طبي على حده.
بيئة غرفة العمليات
- يجب التقليل من البكتيريا المحمولة بالهواء والحفاظ على نظافة الأسطح.
الجدول الزمني الموصى به لتنظيف وتطهير غرفة العمليات هو:
- كل صباح قبل أي تدخل جراحي: تنظيف جميع الأسطح الأفقية.
- بين الإجراءات: تنظيف وتطهير الأسطح الأفقية وجميع الأدوات الجراحية (مثل الطاولات والأوعية)
- في نهاية يوم العمل: تنظيف غرفة العمليات بالكامل باستخدام مطهر موصى به.
- مرة في الأسبوع: تنظيف كامل لمنطقة غرفة العمليات ، بما في ذلك جميع الملحقات مثل غرف تبديل الملابس ، والغرف الفنية ، والخزائن.
أ) غرفة الطاقم الطبي الذي سيجري العمليات
غسل اليدين: يجب إجراء التطهير الخاص بأيدي الجرحين (surgical hand disinfection) من قبل جميع الأشخاص المشاركين في الإجراء الجراحي.
ب) ثياب غرفة العمليات:
- يجب أن يرتدي طاقم التشغيل قفازات معقمة ولذلك ينصح باستخدام القفازات المزدوجة في الإجراءات التي تنطوي على مخاطر عالية للثقب ، مثل تقويم المفاصل الكلي (Total Joint Arthroplasty).
- يوصى أيضًا باستخدام القفازات المزدوجة عند إجراء عملية جراحية لمرضى معروف أنهم مصابون بمسببات الأمراض المنقولة بالدم مثل فيروس نقص المناعة البشرية (HIV) أو التهاب الكبد البائي أو التهاب الكبد الجيمي.
- يجب تغيير القفازات فور حدوث أي ثقب عرضي.
- يجب على جميع الأشخاص الذين يدخلون غرفة العمليات ارتداء الملابس الجراحية التي لا يتم ارتداؤها إلا في منطقة الجراحة.
- يجب أن يقلل تصميم الملابس الجراحية وتركيبها من تسرب البكتيريا في البيئة.
- يجب تغطية جميع شعر الرأس والوجه، بما في ذلك السوالف وخط العنق.
- يجب على جميع الأفراد الذين يدخلون جناح العمليات إزالة أي مجوهرات.
- يجب عدم طلاء الأظافر أو ارتداء الأظافر الصناعية.
- تغطية كاملة لمنطقة الفم والأنف بكمامة طبية لكل من يدخل جناح العمليات.
- يجب ارتداء العباءات الجراحية المعقمة (Sterile surgical gowns) من قبل جميع الأشخاص المشاركين مباشرة في العملية.
- يجب ارتداء عباءات أو مآزر مقاومة للماء للإجراءات المعرضة لخطر تلوث الدم (Waterproof gowns or aprons).
ج- الأنشطة في حجرة العمليات
- يجب تقليل عدد الأشخاص الذين يدخلون صالة الجراحة أثناء إجراءالعمليات الجراحية.
- يجب تجنب الحركة أو المحادثة غير الضرورية.
تحضير المريض قبل التدخل الجراحي
- يجب تحديد والتعرف على أي عدوى موجودة في المريض وعلاجها قبل الجراحة.
- يجب تحسين التغذية لأي مريض يعاني من سوء التغذية قبل الجراحة الاختيارية (Elective Surgery).
- يجب أن يستحم المريض قبل أدخاله للعملية الجراحية باستخدام صابون مضاد للميكروبات، في العادة يستحم في المساء قبل العملية.
- إذا كانت إزالة الشعر مطلوبة ، فيجب أن يتم ذلك عن طريق القص أو بمزيل الشعر بدلاً من الحلاقة.
- يجب غسل موقع العملية الجراحية في الجسم بالماء والصابون ، ثم تطهير الجلد بالمضاد للميكروبات ويتم من المركز مكان العملية إلى المناطق المحيطة.
- يجب أن تكون المنطقة المحضرة كبيرة بما يكفي لتشمل الشق بالكامل والجلد المجاور بما يكفي لكي يعمل الجراح بسهولة دون ملامسة الجلد غير الجاهز.
- يجب تغطية المريض بأغطية معقمة (Sterile Drapes)، على أن لا يتم الكشف عن أي جزء باستثناء مجال التشغيل والمناطق اللازمة لإدارة التخدير.
الوقاية بمضادات الميكروبات (Antimicrobial prophylaxis)
- لا يتم استخدام العلاج الوقائي بالمضادات الحيوية إلا إذا تم التأكد من فوائده والتي تفوق المخاطر.
- عندما يكون العلاج الوقائي الكيميائي مناسبًا ، يجب بدء بالمضادات الحيوية عن طريق الوريد خلال ساعة واحدة قبل التدخل الجراحي.
- في معظم الحالات ، يكون العلاج الوقائي (prophylaxis) بجرعة واحدة قبل الجراحة كافياً.
- يجب أخذ الأنتباه بأن العلاج الوقائي بالمضادات الحيوية (Antibiotic prophylaxis) ليس بديلاً عن الممارسة الجراحية المعقمة المناسبة
3- الوقاية من التهابات الجهاز التنفسي في المستشفيات (Prevention of Nosocomial respiratory infections)
- تحدث التهابات المسالك التنفسية في المستشفيات في مجموعات مختلفة من المرضى.
- في بعض الحالات ، قد تلعب بيئة المستشفى دورًا مهمًا.
- تتضمن توصيات الوقاية من هذه العدوى التطهير المناسب والعناية أثناء الاستخدام للأنابيب وأجهزة التنفس وأجهزة الترطيب (Humidifiers) للحد من التلوث.
أ- الوحدات الطبية (Medical units)
- الحد من الأدوية التي تضعف الوعي (المسكنات ، المخدرات)
- مراقبة وضعية مرضى الغيبوبة للحد من احتمالية الأختناق.
- تجنب تناول الطعام عن طريق الفم عند المرضى الذين يعانون من اضطرابات في البلع.
- منع تعرض المرضى الذين يعانون من ضعف المناعة أو لديه زراعة أعضاء من الجرائيم الفطرية أثناء البناء أو التجديد للقسام أو مبنى المستشفى.
ب- الوحدات الجراحية (Surgical units)
- يجب أن تكون جميع الأجهزة التي تخل الجسم المستخدمة أثناء التخدير معقمة.
- يجب على أطباء التخدير استخدام القفازات والأقنعة عند إجراء الأدخال للقصبة الهوائية أو الوريد.
- استعمال المرشحات التي يمكن التخلص منها (للاستخدام الفردي) والتي تمنع بشكل فعال انتقال الكائنات الحية الدقيقة بين المرضى عن طريق أجهزة التنفس الصناعي.
4- الوقاية من الالتهابات المصاحبة للخطوط أدخال في الأوعية الدموية (Prevention of Infections associated with intravascular lines)
- تجنب القسطرة (catheterization) إلا في حالة وجود حاجة طبية شديدة
- الحفاظ على مستوى عالٍ من التعقيم في حالة إدخال القسطرة والعناية بها
- تقليل من استخدام القسطرة على أقصر مدة ممكنة
- تحضير السوائل بطريقة معقمة ومباشرة قبل الاستعمال
- تدريب العاملين على إدخال القسطرة والعناية بها.
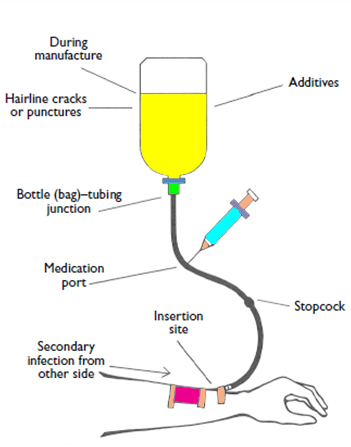
الصورة: أماكن دخول الميكروبات في خطوط أدخال الأوعية الدموية
REF: WHO. (2002). Prevention of hospital-acquired infections. A practical guide, 2nd edition, World Health Organization, Department of Communicable Disease, Surveillance and Response. WHO/CDS/CSR/EPH/2002.12, http://www.who.int/emc.





اترك تعليقاً