عدوى المستشفيات: منع حدوث الإصابة (الجزء الخامس)
Nosocomial infections: Prevention (Part Five)
منع حدوث الإصابة بعدوى المستشفيات يتطلب برنامج موحد ومراقبة جيدة يتضمن التالي:
- منع أنتقال الميكروبات بين المرضى خلال العناية بهم عن طريق:
- الأهتمام بغسل اليدين بطريقة جيدة
- استعمال القفازات باستمرار مع المرضى وحالات التنظيف وغيرها.
- إجراءات سليمة في طرق التعقيم والتطهير.
- أستراتيجية سليمة في عزل المرضى.
- إجراءات سليمة في المغسلة.
- منع حدوث العدوى من البيئية
- حماية المرضى بستعمال العلاج المضاد للميكروبات المناسب والتغذية السليمة والتحصينات باللقاحات المناسبة.
- التقليل من خطر العدوى الذاتية (endogenous infections) بالتقليل من الأجراءات العنيفة (invasive procedures) بقدر الأمكان واستعمال المضادات للميكروبات.
- رصد حالات العدوي (Surveillance of infections) والتعرف على المسببات والتحكم في انتشارها.
- منع حدوث العدوى بين العاملين.
- تثقيف العاملين وتحسين أداءهم في العناية بالمرضى.
- التحكم في العدوى مسئولية الجميع العاملين بدون أسثتناء، أطباء، والتمريض ومعالجين وصيادلة وغيرهم من العاملين بالمرافق الصحية.
التقليل من أنتقال الميكروبات بين شخص إلى أخر
1) تنظيف اليدين من التلوث
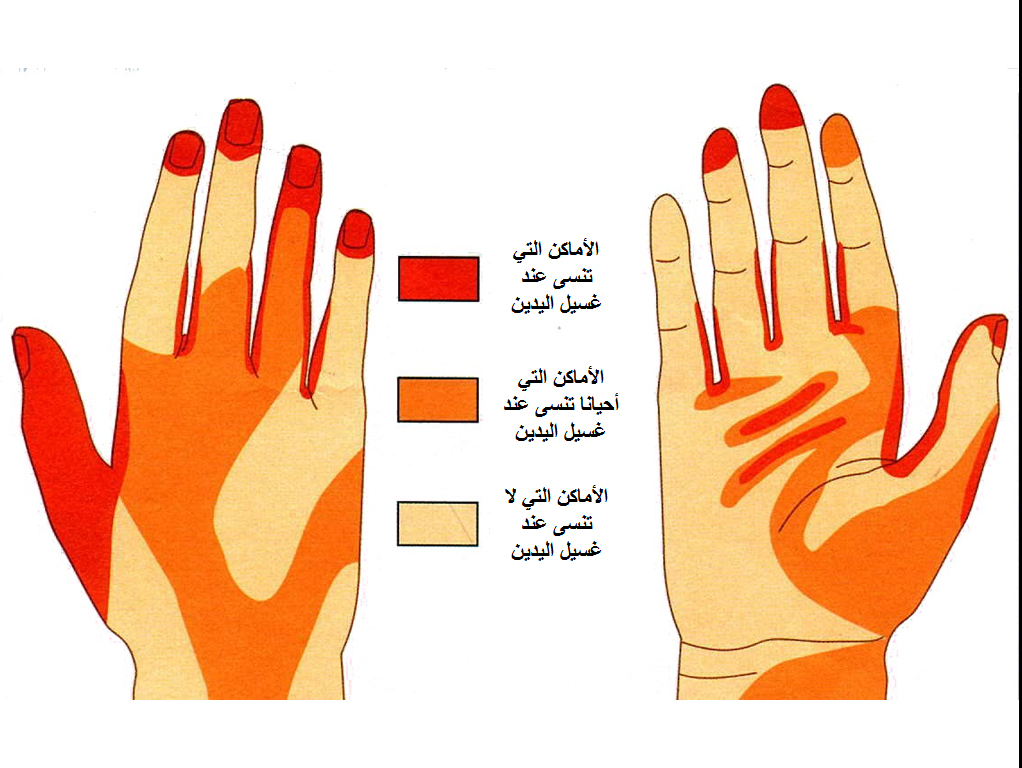
- أهمية أيدي العاملين بالرعاية الصحية في نقل عدوي بالمستشفيات أمر مؤكد لهذا فلكي نحد من خطورتها يجب تنظيف اليدين بشكل مستمر وبطريقة صحيحة.
- هناك عدة شكاوي من بعض العاملين بخصوص عدم تطبيق غسل اليدين بشكل صحيحي منها:
- عدم توفير أحواض غسل اليدين في كل أماكن العمل بالمرافق الصحية.
- البعض يعاني من حساسية مفرطة ضد استعمال الصابون او سوائل غسل اليدين.
- جهل بعض العاملين بأهمية الغسيل والمخاطر الناجمه عن عدم تطبيقه بصورة جيدة.
- بعض يتذمر من طول زمن غسيل اليدين بالطريقة الصحيحة المفروض تطبيقها.
متطلبات غسل اليدين بالطريقة السليمة
لغسل اليدين:
- مياه جارية: يفضل حوض غسيل كبير لا يتناثر منه الماء وفتحة صنبور بدون استعمال اليدين.
- مستحضرات الغسيل: صابون أو مطهر اليدين
- وسائل تجفيف اليدين بدون أحداث تلوث (يفضل موط ورقية يتم رميها مباشرة بعد الأستعمال).
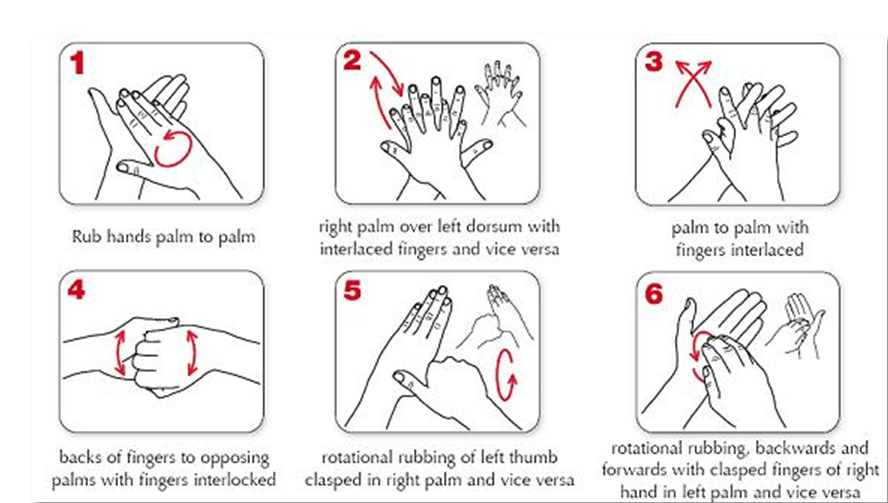
لتطهير اليدين:
استعمال مطهرات اليدن المناسبة: مثل استعمال مستحضرات أو جل المحتوية على كحول والتي تستعمل بفرك اليدين للتطهيرها.
الأجراءات
- يجب أن تكون في المرفق الصحي لوائح خاصة على كيفية غسيل اليدين الجيد مكتوبة ومعلقة في الأماكن المخصصة لغسيل اليدين للتذكير العاملين دائما.
- يجب نزع المجوهرات قبل عملية الغسل.
- إجراءات غسيل اليدين الروتيني العادي يشمل فقط اليدين والرسغ أما غسيل اليدين الجراحي فيشمل اليدين وحتى المرفق
- إجراءات غسيل اليدين تعتمد ايضا على تقييم حالة وخطورة المريض
الرعاية الروتينية (الحد الأدنى).
– غسل اليدين بالصابون من غير المطهر
– أو التعقيم الصحي السريع لليدين (بالفرك) بمحلول كحولي
تطهير اليدين (معتدل) – العناية المعقمة للمرضى المصابين:
– غسل اليدين بالصابون المطهر باتباع تعليمات المصنع (على سبيل المثال دقيقة واحدة)
– أو التطهير الصحي السريع لليدين: كما سبق.
غسيل اليدين للعمليات الجراحية (Surgical scrub)
– الغسل اليدين والساعد بصابون مطهر بوقت ومدة ملامسة كافية (3-5 دقائق)
– أو التطهير الجراحي لليد والساعد: غسيل يدوي وتجفيف بسيط متبوعًا بتطبيقين من مطهر اليد، ثم فرك ليجف طوال مدة التلامس المحددة بواسطة التوصيات للجهة المنتجة
2- النظافة الشخصية
- يجب على جميع الموظفين الحفاظ على النظافة الشخصية الجيدة.
- يجب أن تكون الأظافر نظيفة وقصيرة.
- عدم ارتداء الأظافر الصناعية.
- يجب تقصير الشعر أو تثبيته.
- يجب تقليم اللحية والشارب بشكل قصير ونظيف.
3- الملابس
ملابس العمل
- يمكن للموظفين عادة ارتداء زيهم الشخصي أو ملابسهم العادية تحت المعطف الأبيض.
- في المناطق الخاصة مثل الحروق أو وحدات العناية المركزة، يلزم ارتداء سراويل موحدة وعباءة قصيرة الأكمام (short-sleeved gown)، للرجال والنساء.
- يجب أن تكون ملابس العمل مصنوعة من مادة سهلة الغسل والتطهير.
- إذا أمكن، يجب ارتداء ملابس نظيفة كل يوم.
- يجب تغيير الزي بعد التعرض للدم أو إذا تبلل من خلال التعرق المفرط أو التعرض للسوائل الأخرى.
أحذية
- يجب أن يرتدي الموظفون أحذية مخصصة في وحدات التعقيم وغرف العمليات، والتي يجب أن تكون سهلة التنظيف.
القبعات (Caps)
يجب على الموظفين ارتداء أغطية تغطي الشعر بالكامل في وحدات التعقيم (التي يجب أن تكون معقمة) أو غرف العمليات أو عند إجراء عمليات جراحية مختارة.
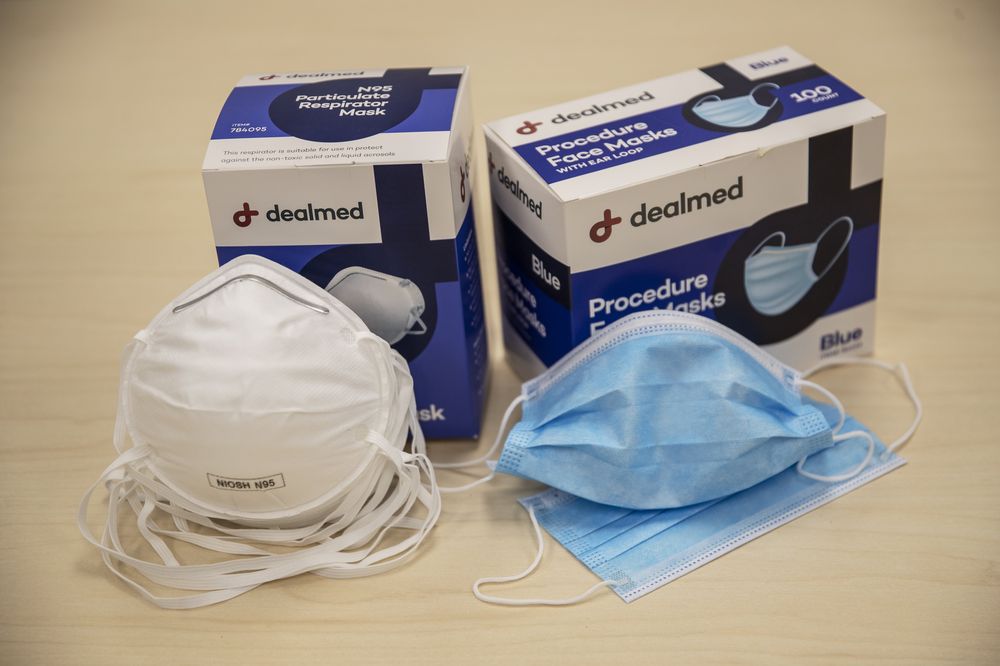
4- الكمامات (Masks)
- تعتبر الأقنعة الورقية والكمامات التي تحتوي على مادة اصطناعية للترشيح حاجزًا فعالًا ضد الكائنات الحية الدقيقة، إلا أن الكمامات المصنوعة من الصوف القطني أو الشاش أو الورق غير فعالة.
- تستخدم الكمامات في مواقف مختلفة؛ تختلف متطلبات الكمامات لأغراض مختلفة.
- لحماية المريض: يجب أن يرتدي العاملون بالصحة الكمامات للعمل في غرفة العمليات، وعند رعاية المرضى الذين يعانون من ضعف المناعة، وخلال إجرارت التعامل مع ثقب وتجاويف الجسم بحيث يجب أن يكون كمامة جراحية ذات نوعية جيدة (surgical mask).
- حماية العاملين: يجب أن يرتدي الموظفون الكمامة عند رعاية المرضى الذين يعانون من العدوى المنقولة بالهواء (airborne infections)، أو عند إجراء تنظير القصبات (bronchoscopies) أو فحص مماثل. يوصى باستخدام كمامة عالية الكفاءة.
- يجب على المرضى المصابين بالعدوى التي يمكن أن تنتقل عن طريق الهواء استخدام كمامات جراحية حتى عندما يكونون خارج غرفة العزل الخاصة بهم.
5- القفازات
تستخدم القفازات من أجل:
- حماية المريض: يرتدي الموظفون قفازات معقمة للجراحة ، والعناية بالمرضى الذين يعانون من نقص المناعة ، واللذين قام الأطباء بالإجراءات العنيفة الطبية لهم التي تدخل تجاويف الجسم.
- يجب ارتداء القفازات غير المعقمة لجميع حالات الاتصال وملامسة المريض حيث يحتمل أن تكون الأيدي ملوثة، أو لأي ملامسة للأغشية المخاطية.
- حماية العاملين: يرتدي الموظفون قفازات غير معقمة لرعاية المرضى المصابين بأمراض معدية تنتقل عن طريق الاتصال المباشر، أو لإجراء تنظير القصبات أو فحوصات مماثلة.
- يجب غسل اليدين عند خلع القفازات أو تغييرها.
- لا ينبغي إعادة استخدام القفازات التي تستخدم لمرة واحدة.
- اللاتكس أو البولي فينيل كلورايد هما أكثر المواد المستخدمة في صناعة القفازات.
- ضروري من الجودة، أي عدم وجود مسامية أو ثقوب في القفازات.
- تختلف مدة الاستخدام للقفازات اختلافًا كبيرًا من نوع إلى آخر.
- قد تحدث حساسية تجاه مادة اللاتكس ، ويجب أن يكون لبرنامج الصحة المهنية سياسات لتقييم وإدارة هذه المشكلة.
6- ممارسات الحقن الآمن (Safe injection practices)
لمنع انتقال العدوى بين مرضى بواسطة الحقن:
- الحد من الحقن غير الضرورية.
- دائما استخدام إبرة وحقنة معقمة.
- استخدم الإبر والمحاقن التي تستخدم لمرة واحدة ، إن أمكن.
- منع تلوث الأدوية.
- اتبع ممارسات التخلص الآمن من الأدوات الحادة.
منع انتقال العدوى من البيئة
- لتقليل انتقال الكائنات الدقيقة من المعدات والبيئة ، يجب أن تكون هناك طرق مناسبة للتنظيف والتطهير والتعقيم.
- يجب وضع سياسات وإجراءات مكتوبة يتم تحديثها على أساس منتظم لكل مرفق.

أ) تنظيف بيئة المستشفى
التنظيف الروتيني ضروري لضمان بيئة المستشفى نظيفة وخالية من الغبار والأتربة.
- تسعون بالمائة من الكائنات الحية الدقيقة موجودة داخل “الأوساخ المرئية” ، والغرض من التنظيف الروتيني هو القضاء على هذه الأوساخ. لا يحتوي الصابون والمنظفات على نشاط مضاد للميكروبات، وتعتمد عملية التنظيف بشكل أساسي على العمل الميكانيكي العضلي.
- يجب أن تكون هناك سياسات تحدد عدد مرات استخدام مواد التنظيف وكيفية التنظيف للجدران والأرضيات والنوافذ والأسرة والستائر والشاشات والتجهيزات والأثاث والحمامات والمراحيض وجميع الأجهزة الطبية المعاد استخدامها.
- يجب أن تكون الطرق التنظيف مناسبة لاحتمالية حدوث التلوث ، ويكون هناك المستوى الضروري المقبول من التعقيم.
- يمكن تحقيق ذلك عن طريق تصنيف المناطق إلى واحدة من أربع مناطق استشفاء:
- المنطقة أ
- المنطقة ب
- منطقة ج
- المنطقة د
المنطقة أ: منطقة لا يوجد بها اتصال مباشر مع المريض. يكون بها التنظيف المنزلي العادي (مثل مكاتب الإدارة والمكتبة وغيرها).
المنطقة ب: رعاية المرضى غير المصابين وغير المعرضين للإصابة بدرجة عالية ، وتنظيفها بإجراء لا يثير الغبار.
- لا ينصح بالمكنسة الكهربائية أو الكنس العام.
- استخدام محلول المنظف يحسن من جودة التنظيف.
- يجب تعقم أي مناطق بها تلوث واضح بالدم أو سوائل الجسم المريض قبل التنظيف.
المنطقة ج: المرضى المصابون (أجنحة العزل). نظف بمحلول منظف / مطهر ، مع معدات تنظيف منفصلة لكل غرفة.
المنطقة د: المرضى المعرضون للإصابة الشديدة (العزل الوقائي) أو المناطق المحمية مثل: أجنحة االعمليات، غرف الولادة، وحدات العناية المركزة، وحدات الأطفال حديثي الولادة، أقسام الحوادث، وحدات غسيل الكلى.
نظف باستخدام محلول منظف / مطهر ومعدات تنظيف منفصلة.
يجب تنظيف جميع الأسطح الأفقية في المناطق ب وج ود وجميع مناطق المرحاض يوميًا.
لا يوصى بإجراء الاختبارات البكتريولوجية للبيئة إلا في ظروف محددة مثل:
- التقصي الوبائي في حالة وجود مصدر بيئي مشتبه به.
- مراقبة مياه غسيل الكلى للتعداد البكتيري حسب ما تتطلبه المعايير.
- مراقبة الجودة عند تغيير ممارسات التنظيف.
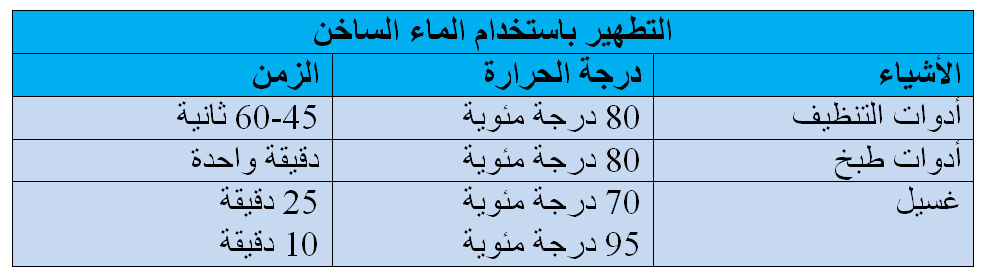
ب) استخدام الماء الساخن / شديد السخونة
يعتبر الماء الساخن أحد البدائل للتطهير لتنظيف البيئة
ج) تطهير معدات المريض
التطهير يزيل الكائنات الحية الدقيقة دون تعقيم كامل، وهذا لمنع انتقال الكائنات الحية بين المرضى.
إجراءات التطهير يجب أن:
- استيفاء معايير قتل الكائنات الحية
- له تأثير المنظفات
- العمل بشكل مستقل عن عدد البكتيريا الموجودة ، ودرجة عسر الماء، أو وجود الصابون والبروتينات (التي تثبط بعض المطهرات).
لتكون مقبولة في بيئة المستشفى ، يجب أن تكون أيضًا:
- سهل الاستخدام
- غير متطايرة
- غير ضار بالمعدات أو الموظفين أو المرضى
- خالية من الروائح الكريهة
- فعالة خلال فترة زمنية قصيرة نسبيًا.

عند استخدام مطهر ، يجب دائمًا اتباع توصيات الشركات المصنعة.
تحقق المواد المطهرة أو العمليات المختلفة مستويات مختلفة من التطهير، وهذه مصنفة كالتالي:
تطهير عالي المستوى (High-level disinfection): هذا النوع سوف يقضي على جميع الكائنات الحية الدقيقة ، باستثناء التلوث الشديد من الجراثيم البكتيرية
التطهير المتوسط (Intermediate disinfection): يثبط نشاط المتفطرة السلية (Mycobacterium tuberculosis) والبكتيريا النباتية ومعظم الفيروسات ومعظم الفطريات ولكنه لا يقتل بالضرورة الجراثيم البكتيرية.
التطهير منخفض المستوى (Low-level disinfection): يمكن أن يقتل معظم البكتيريا وبعض الفيروسات وبعض الفطريات ، ولكن لا يمكن الاعتماد عليه لقتل البكتيريا الأكثر مقاومة مثل المتفطرة السلية (Mycobacterium tuberculosis) أو الجراثيم البكتيرية.
د)التعقيم (Sterilization)
- التعقيم هو تدمير لجميع الكائنات الحية الدقيقة.
- يمكن إجراء التعقيم بوسائل فيزيائية أو كيميائية
طرق التعقيم الرئيسية
1- التعقيم الحراري (Thermal sterilization)
أ. التعقيم الرطب (Wet sterilization): التعرض للبخار المشبع بالماء عند 121 درجة مئوية لمدة 30 دقيقة ، أو 134 درجة مئوية لمدة 13 دقيقة في الأوتوكلاف ؛ (134 درجة مئوية لمدة 18 دقيقة للبريونات).
التعقيم الجاف (Dry sterilization): التعرض لدرجة حرارة 160 درجة مئوية لمدة 120 دقيقة ، أو 170 درجة مئوية لمدة 60 دقيقة ؛ غالبًا ما تعتبر عملية التعقيم هذه أقل موثوقية من العملية الرطبة ، خاصة للأجهزة الطبية المجوفة.
2- التعقيم الكيميائي (Chemical sterilization)
يتم التخلص التدريجي من أكسيد الإيثيلين والفورمالدهيد للتعقيم في العديد من البلدان بسبب مخاوف تتعلق بالسلامة وانبعاثات غازات الاحتباس الحراري. ويستخدم حمض (Peracetic acid)على نطاق واسع في الولايات المتحدة وبعض البلدان الأخرى في أنظمة المعالجة التلقائية.
مواد تغليف لعملية التعقيم (Packaging Materials for sterilization)
يجب لف الأجسام المراد تعقيمها جيدا، والأجسام الغير ملفوفة بالكامل تعتبر غير معقمة
تشمل مواد التغليف:
- الورق الذي يمنع التلوث إذا كان سليمًا ، ويحافظ على التعقيم لفترة طويلة، ويمكن أيضًا استخدامه لتغليف الأجهزة المتسخة بعد العملية.
- مواد بلاستيكية مختارة ؛ فقط البولي إيثيلين والبولي بروبيلين مناسبان للتعقيم بأكسيد الإيثيلين.
- الأقمشة غير المنسوجة.
- يمكن استخدام الحاويات فقط إذا كانت تحتوي على مواد مخصصة لإجراء علاج واحد لمريض واحد.
ظروف التخزين المناسبة ضرورية للحفاظ على سلامة المواد المعقمة.
يجب على المستخدم النهائي التحقق من سلامة الحزمة الملفوفة قبل الاستخدام.
يعد تعقيم المناظير ، والأدوات طفيفة التوغل وتدخل الجسم، والأجهزة الروبوتية أمرًا ضروريًا ، ولكنه قد يمثل تحديًا خاصًا بسبب تكوين هذه الأدوات.
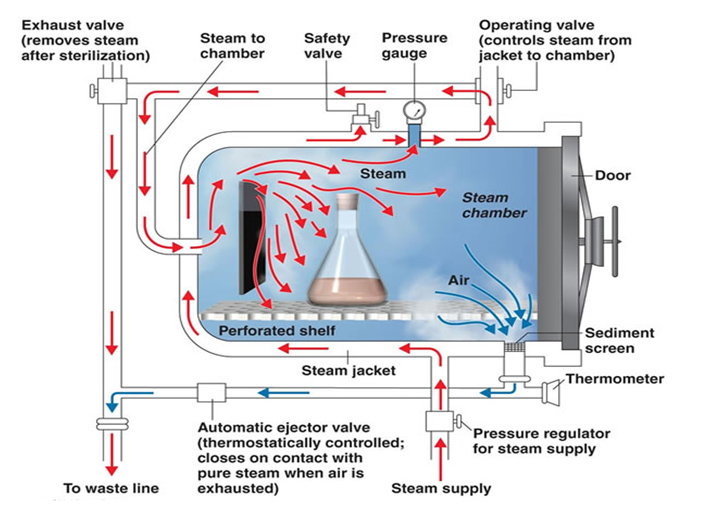
مراقبة الجودة (Quality Control)
يجب أن تسجل المعلومات كمراقبة الجودة حول عملية التعقيم، مثل المعلومات المتعلقة بدورة جهاز التعقيم الأوتوكليف والتي تشمل الأتي:
- رقم الشحنة (المواد مراد تعقيمها).
- محتوى الشحنة المراد تعقيمها.
- مخطط الجهاز لدرجة الحرارة والوقت.
- اختبار فيزيائي / كيميائي منتظم (يومي على الأقل).
- اختبارات بيولوجية منتظمة (أسبوعية على الأقل).
- معالجة البخار يستعمل (Bacillus stearothermophilus).
- معالجة أكسيد الإيثيلين يستعمل (Bacillus subtilis v. niger).
اعمال صيانة (Maintenance)
يجب إجراء الصيانة الدورية وتوثيقها. يجب الاحتفاظ بالسجلات التالية لجميع عمليات التعقيم:
- تاريخ الخدمة
- الطراز والرقم التسلسلي للجهاز
- الموقع
- أوصاف الأجزاء المستبدلة (قطع الغيار)
- سجلات الاختبارات البيولوجية
- اختبار بوي ديك (Bowie-Dick test)
- اسم وتوقيع المراقب
REF: WHO. (2002). Prevention of hospital-acquired infections. A practical guide, 2nd edition, World Health Organization, Department of Communicable Disease, Surveillance and Response. WHO/CDS/CSR/EPH/2002.12, http://www.who.int/emc.





اترك تعليقاً