التهابات الكبد الفيروسية والعاملين في الصحة
نتكلم كثيرا عن أحتمال إصابة العاملين في الصحة بفيروسات التهابات الكبد حيث أنها تعتبر من أكثر المخاطر التي تجابه العاملين في هذا قطاع، فما هو مرض التهاب الكبد الفيروسي؟.
مرض التهاب الكبد (مرض تليف الكبد) يحدث بسبب عدة أسباب منها تعاطي المفرط للمشروبات الكحولية أو تعاطي بعض المخذرات او بسبب التعرض لبعض سموم المواد كيميائية كنتيجة تلوث في الطبيعة وأحيانا يكون تليف الكبد بسبب الإصابة ببكتيريا أو يكون بسبب خلال بداخل الجسم نفسه عن طريق مرض مناعي ذاتي ولكن ما سنتكلم عنه هنا هو التهاب الكبد بسبب الإصابة بعدوى بعض الفيروسات.
ما هي انواع فيروسات التهابات الكبد؟
هناك خمسة أنواع من فيروسات التهابات الكبد وكلها تسبب تليف وأمراض بالكبد وهي كالتالي:
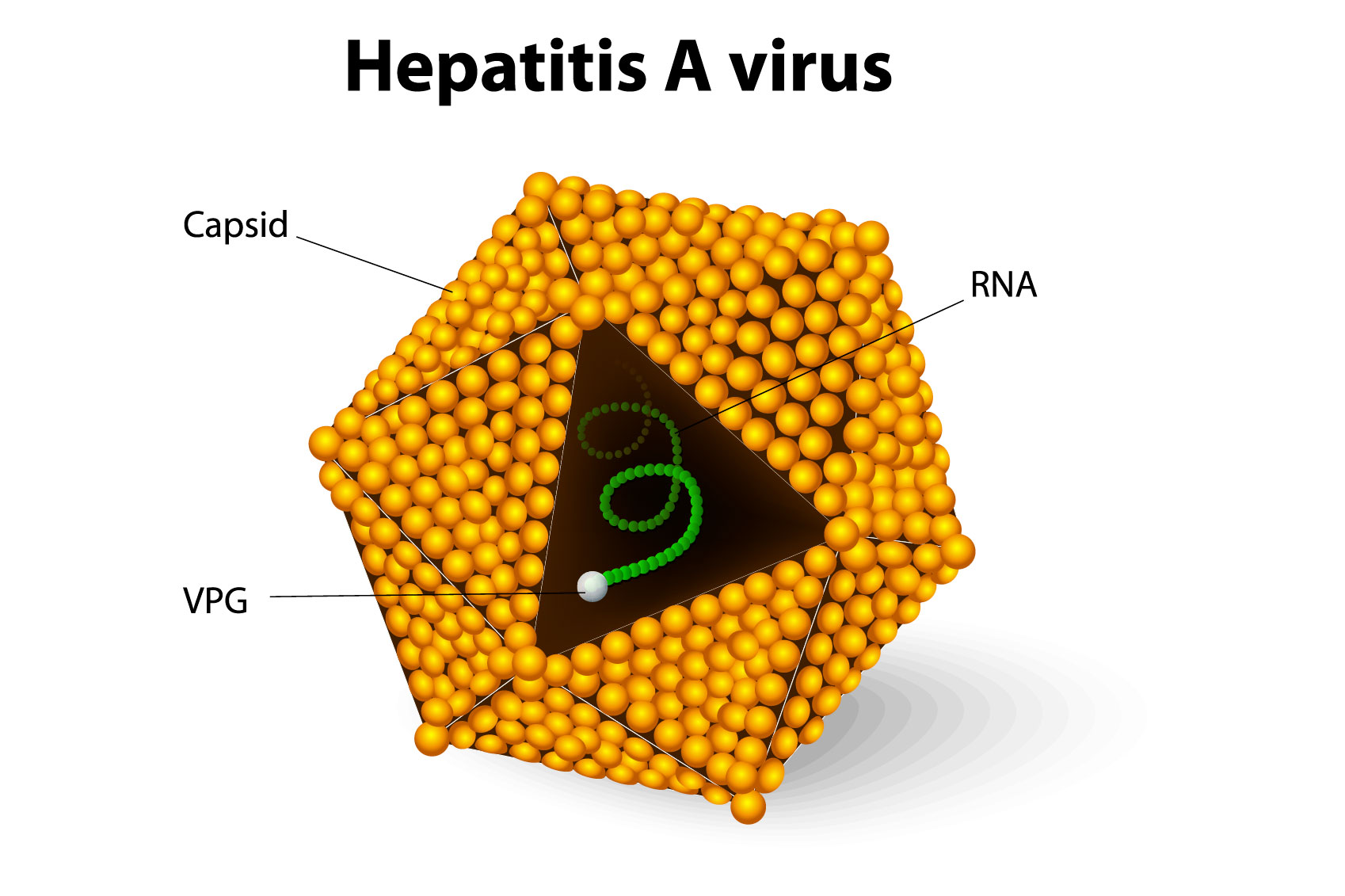
فيروس التهاب الكبد الوبائي (HAV)
موجود في براز الأشخاص المصابين وغالبا ما ينتقل من خلال استهلاك المياه والطعام الملوث. العدوى في كثير من الحالات تكون خفيفة، في معظم الحالات يحدث الشفاء التام وتبقى مناعة ضد الإصابات المستقبلية، ولكن في بعض الحلات يمكن ان يكون خطيرويهدد الحياة. يحدث هذا المرض بكثرة في دول العالم الفقيرة ومن ليس لهم بنية سليمة لشبكة الصرف الصحي. التحصينات آمنة وفعالة متوفرة لهذا النوع من التهابات الكبد الفيروسية.
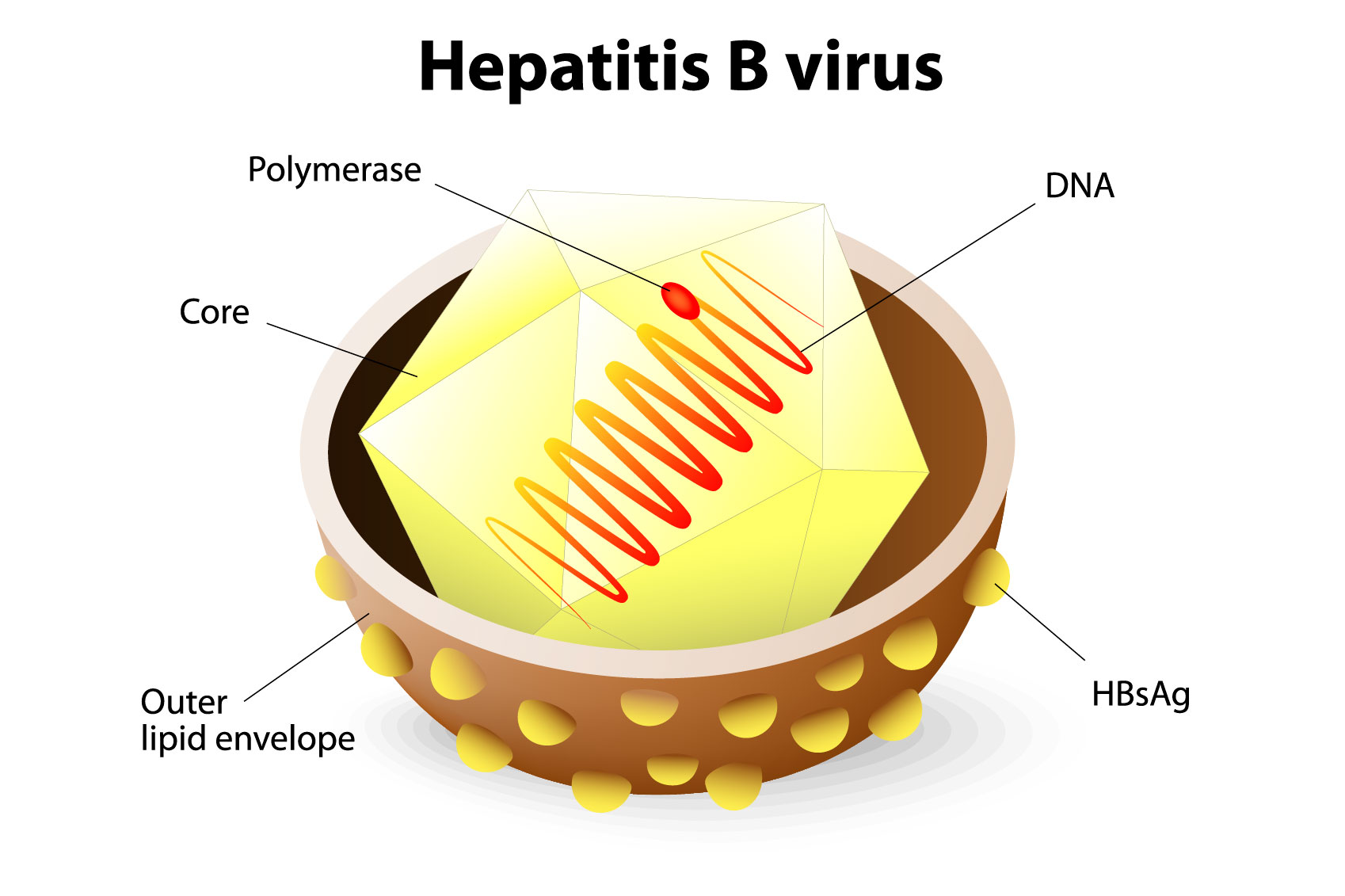
فيروس التهاب الكبد (HBV)
وهو يصيب الإنسان من خلال التعرض لدم مصاب، سائل منوي وسوائل الجسم الأخرى، وينتقل عن طريق الأم المصابة إلى الرضع في وقت الولادة أو من أفراد الأسرة إلى الطفل في مرحلة الطفولة المبكرة، وقد يحدث انتقال أيضا عن طريق نقل الدم ومنتجات الدم الملوثة والحقن الملوثة أثناء الإجراءات الطبية، وتعاطي المخدرات عن طريق الحقن، أما أكثرالأنواع خطورة للعاملين بالصحة عند التعرض لوخز الإبر الملوثة من مرضى مصابين. لقاح آمن وفعال متوفر لمنع الإصابة بفيروس التهاب الكبد B.
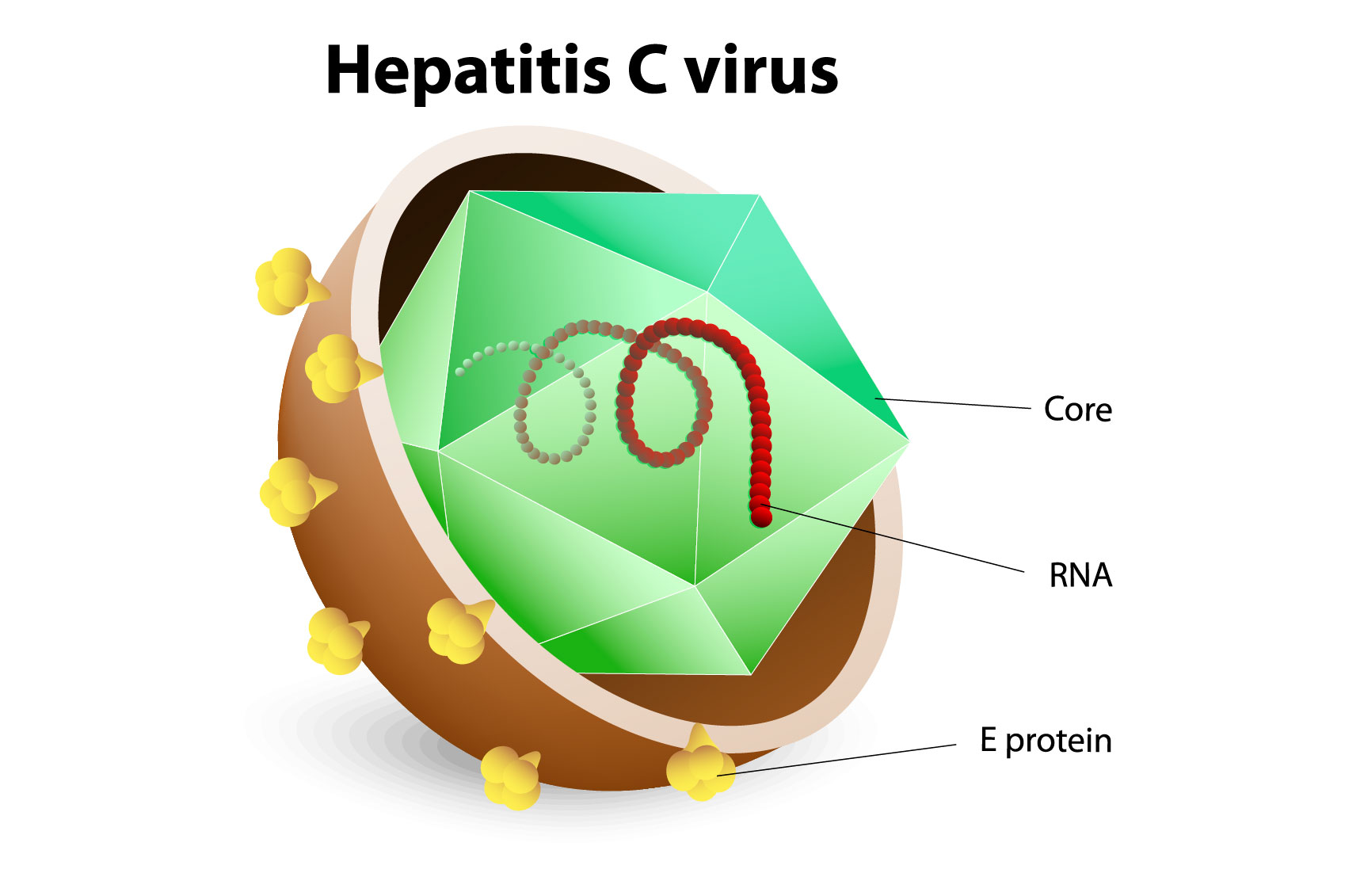
الالتهاب الكبدي الوبائي (HCV)
ينتقل في الغالب من خلال التعرض لعدوى الدم، ويحدث عن طريق نقل الدم ومنتجات الدم الملوثة بهذا الفيروس، وكذلك عن طريق الحقن الملوثة أثناء الإجراءات الطبية، وتعاطي المخدرات عن طريق الحقن وعن طريق الاتصال الجنسي وهو أقل شيوعا. لا يوجد لقاح لفيروس (HCV).
فيروس التهاب الكبد (HDV)
ويحدث فقط في مرضى المصابين بفيروس التهاب الكبد HBV. العدوى المزدوجة من HDV و HBV يمكن أن يؤدي إلى مرض أكثر خطورة ونتائج أسوأ. لقاحات التهاب الكبد HBV توفر الحماية من الإصابة HDV.
فيروس التهاب الكبد (HEV) ينتقل غالبا عن طريق استهلاك المياه والطعام الملوث، وتحدث منه حالات تفشي وأوبئة وخاصة في دول العالم النامي، وقد تم تطوير لقاحات آمنة وفعالة لمنع الإصابة ولكنها ليست على نطاق واسع.
الأنواع الخمسة من فيروسات التهاب الكبد (A، B، C، D و E) هي أكبر مصدر للقلق بسبب شذة المرض والوفاة التي تسببها مع احتمال تفشي وانتشار الوباء، بصفة عامة الأنواع مثل فيروس التهاب الكبد البائي (B) والجيمي (C) تؤدي إلى أمراض مزمنة ومنتشرة في مئات الملايين حول العالم وهما معا السبب الأكثر شيوعا لتليف الكبد والسرطان الكبد، فيروسات التهاب الكبد A و E عادة يكون مصدرها تلوث الأطعمة أو مياه الشرب وهي تعتبر معتدلة بالنسبة لشدة المرض مقارنة بالأنواع الأخرى أما الأنواع B، C و D فهي التي تعتبر أكثر خطور وتكون إصابتها عادة نتيجة الحقن أو الأتصال بسوائل الشخص المصاب.
إصابات العاملين بالصحة بمرض التهابات الكبد الفيروسية
يقدر عدد العاملين بمجال الصحة 35 مليون شخص حول العالم بنسبة 12% من القوى العاملة حول العالم. المخاطر الصحية المهنية لهذا الكم الكبير لم يعطى حقه في الدراسة الكافية. حول العالم هناك تقريباً 2 مليون إصابة بوخز الإبر في السنة ينتج عنها إصابات بفيروسات التهاب الكبد B، C وفيروس الإيدز. منظمة الصحة العالمية توقعت حدوث 40% إصابة بفيروسات التهاب الكبد B، C وحوالي 2.5% إصابة بفيروس الإيدز في العاملين بالصحة بسبب تعرضهم في العمل وأن أجمالي الإصابات حوالي 90% من خلال التعرض المهني يحدث في دول العالم الثالث.
لأعطى فكرة عامة بخصوص الإصابات هذه بعض الأحصائيات المسجلة، مع يونيو 2011 أكد مركز مكافحة الأمراض الأمريكي (CDC) إصابة 57 حالة بفيروس الإيدز وأن هناك 137 حالة متوقعة إصابتها بسبب التعرض المهني في الولايات المتحدة للعاملين بالصحة، وهنالك تقديرات بحدوث 35 إصابة جديدة بفيروس الإيدزكل سنة مع حوالي 1000 حالة لعدوى ميكروبية خطيرة تنتقل للعاملين بالصحة.
منظمة الصحة العالمية قدرت أن هناك أربعة إصابات بوخز الإبر كل سنة بالعاملين بالصحة في أفريقيا وشرق المتوسط وأسيا. وقد ذكرت أن 70% من المصابين بفيروس فقد المناعة الإيدز يعيشون جنوب الصحراء الكبرى بأفريقيا (Sub-Saharan Africa) ولكن فقط 4% من أجمالي حالات الإصابات المهنية بالإيدز يتم توثيقها في هذه المنطقة. إحصائيات وخز الإبر في فيتنام 38% إصابة بالنسبة للأطباء و 66% بطواقم التمرض فقط في مدة تسعة أشهر، وفي جنوب أفريقيا 91% إصابة وخز الإبر خلال 12 شهر فقط وهذه الإبر كان مصدرها مرضى مصابين بفيروس فقد المناعة المكتسبة بنسة 55%.
عالمياً، يعتبر الوخز بالإبر هو أهم مصدر للتعرض المهني (Occupational Exposures) للدم وبتالي الإصابة بعدوى ميكروبات الدم لدى العاملين بالصحة. وأكثر الأسباب الإصابة بوخز الإبر هي عن طريق إعادة الغطاء الإبرة بأستعمال اليدين (two handed recapping) وعن طريق جمع ونقل والتخلص من المخلفات الطبية الحادة. نسبة الأصابة بفيروس التهاب الكبد B على مستوى العالم من 0.5 إلى 10% أما بالنسبة لفيروس التهاب الكبد C من 1 إلى 4%، وفيروس العوز المناعي الإيدز من 0 إلى 0.3 في اوروبا وأمريكا الشمالية وأمريكا الأتينية وفي جنوب الصحراء بأفريقيا يصل إلى 4%، حسب تقريرات 2003 للأمم المتحدة هناك 40 مليون شخص مصاب بالإيدز.
منذ أول تقرير عن إصابة بفيروس الإيدز في أحد العاملين بالصحة سنة 1984 صدرت العديد من التشريعات والارشادات والمعايير والاحتياطات العالمية بهذف الحد والتقليل من إصابات وخز الإبر في العاملين بالصحة وقد شملت تدابير الصحة والسلامة المهنية الأساسية: 1- التدريب المناسب للعاملين، 2- توفير المعدات والملابس للحماية الشخصية، 3- إنشاء برنامج الصحة المهنية الفعال الذي يشمل التحصين، والتحصينات بعد الإصابة، والمراقبة الطبية.
وأخيرا، كلنا يعلم ماهي الخسائر التي نتكبدها بمجرد حدوث ذلك الخدش البسيط لأحد العاملين بمجال الصحة بإبرة صغيرة جدا ملوثة بدم مصاب بأحد فيروسات الدم، هذه الإبرة لا تسوي شيء ولكنها سببت لنا انتقال مرض خطير إلى إنسان نحن تعبنا كمجتمع حتى تم تأهيله وتجهيزه ليكون فرد صالح في هذا المجتمع يعتمد عليه في حربنا ضد الأمراض. لعلكم تتخيلون معي المعانات النفسية التي يعيشها ذلك المصاب هو وأسرته بالإظافة للخسائر المالية الناتجة عن تلك الإصابة من تكاليف مالية للعلاج وتعطيل العمل وغيرها من الخسائر التي ستتكبدها البلاد في فقد أحد ابناءها المؤهلين.
References:
1- Lipscomb J, Rosenstock L. Healthcare workers: protecting those who protect our health. Infect Control Hosp Epidemiol. 1997; 18:397-9.
2- World Health Organization. The World Health Report, Box 4.4. 2002. Geneva, Switzerland: <http://www.who.int/whr/2002/ chapter4/en/index8.html>.
3- Sagoe CM, Pearson JD, Perry J, Jagger J. Risks to health care workers in developing countries. N Engl J Med. 2001;345:538-9.
4- International Health Care Worker Safety Center. Estimated number of U.S. occupational percutaneous injuries and mucocutaneous exposures to blood or at-risk biological substances. Adv Exposure Prev. 1999;4:3.
5- Pugliese G, Salahuddin M. Sharps Injury Prevention Program: A Step-by-step Guide. Chicago, IL: American Hospital Association, 1999.
6- Mantel C. From assessment to planning: injection safety assessments coordinated by the WHO Department of Vaccines and Biologicals in the Eastern Mediterranean region
7- AIDS epidemic disease. December 1999. Geneva. Joint United Nations Programme on HIV/AIDS & WHO, 1999. (Document
no UNAIDS/99.53E).
8- Ministry of Health, Department of Therapy, Vietnam. Report on the implementation of the APW of a pilot survey on unsafe injection practice in Vietnam, Hanoi 2003,p. 30.
9- Rabbits JA. Occupational exposure to blood in medical students. S Afr Med J. 2003;93:8 .
10- Centers for Disease Control and Prevention. National Institute for Occupational Safety and Health (NIOSH) NIOSH Alert: Preventing Needlestick Injuries in Health Care Settings, 1999. Publication No. 2000-108. <www.cdc.gov/niosh/2000-108.html>.
11- World Health Organization. Aide-Memoire for a Strategy to Protect Health Workers from Infection with Bloodborne Viruses. Geneva, Switzerland: WHO, November 2003.
12- Pruss-Ustun A, Rapiti E, Hutin Y. Sharps injuries: global burden of disease from sharps injuries to health-care workers. Geneva,
Switzerland: World Health Organization, 2003 (WHO Environmental Burden of Disease Series, No. 3).
13- Cardo D, et al. A case control study of HIV seroconversion in health care workers after percutaneous exposure. N Engl J Med.
1997;337:1485-90.
14- Ippolito G, Puro V, Heptonstall J, Jagger J, De Carli G, Petrosillo N. Occupational human immunodeficiency virus infection in
health care workers: worldwide cases through September 1997. Clin Infect Dis. 1999;28:365-83.
15- Centers for Disease Control and Prevention. Updated U.S. Public Health Service guidelines for the management of occupational
exposures to HBV, HCV, and HIV and recommendations for postexposure prophylaxis. MMWR. 2001;50(RR-11):1-42.
16- Kane A, Lloyd J, Zaffran M, Simonsen L, Kane M. Transmission of hepatitis B, hepatitis C and human immunodeficiency virus in the developing world: model based on regional estimates. Bull WHO. 1999;77:(10).
17- WHO (2015). What is hepatitis? http://www.who.int/features/qa/76/en/
18- Wilburn SQ and Eijkemans G. (2004). Preventing Needlestick Injuries among Healthcare Workers. INT J OCCUP ENVIRON HEALTH, VOL 10/NO 4




اترك تعليقاً